罗曼・罗兰曾说:“世上只有一种英雄主义,就是在认清生活的真相之后依然热爱生活。” 在医疗领域,对于罕见病的探索与攻克,正是无数医者践行这种英雄主义的征程。联盟专家中山三院感染科李新华教授及其团队,长期专注于肝脏罕见病诊治,在这条充满挑战的道路上不断前行。让我们一同走进李教授团队分享的PSVD诊治病例,感受他们在罕见病诊疗一线的执着与担当 。

一、病情简介
53岁,男性,因“乏力、腹胀1年余”入住中山大学附属第三医院感染科。既往病史无特殊,否认长期大量饮酒史,否认家庭中有类似疾病者。
2023年2月,患者无明显诱因下出现乏力,伴间断腹胀不适,无明显皮肤巩膜黄染,无食欲减退,无腹痛,无畏寒,发热,无恶心,呕吐,无呕血,黑便,无双下肢水肿等不适。2023年8月底于广州市某二级医院行MR检查考虑:“肝硬化、门脉高压、脾大”,胃镜提示“慢性浅表性胃炎伴糜烂,食管下段静脉轻度显露”。予对症处理(具体不详),症状未见好转。2023年9月就诊于郑州市某三甲医院,行相关检查。结果提示血液三系正常(WBC 9.18 ×10e9/L,HGB 150g/L,PLT 293×10e9/L),肝功能:AST 46.1U/L、ALT 27.8U/L、TB 9.41umol/L、ALP 128.7U/L、GGT 221.9U/L、ALB 47.6g/L,PT 12.9s,HBsAg、anti-HCV IgG阴性,AFP正常。肝脏彩超及造影提示“肝实质弥漫性损伤,门静脉主干及左支栓子形成(范围约28x9mm),不完全阻塞,考虑为门静脉血栓”。上腹部CT提示“肝右叶异常强化小结节影;肝硬化、脾大、门脉高压、侧支循环形成,门脉主干及左支主干栓子形成”,予护肝治疗。患者仍反复出现乏力、腹胀,2024年11月15日于我院行上腹部MR平扫+增强:1.肝硬化,门脉高压,胃底-食管静脉及脾静脉迂曲扩张,周围多发侧支血管;脾大(铁质沉积);2.肝S8小血管瘤可能;肝内散在异常灌注灶;3.慢性胆囊炎。为明确“肝硬化”病因收住院。
入院查体:BMI24.77kg/m2 ,神志清醒,对答切题,定时、定向力、计算力正常。皮肤巩膜无明显黄染,无肝病面容、未见肝掌、蜘蛛痣。扑翼样震颤阴性。腹部膨隆,腹壁静脉未见显露。腹软,全腹无压痛及反跳痛,未触及包块。Murphy‘s征阴性,肝肋下未触及,脾肋下可及。肝区叩击痛阴性,移动性浊音阴性,肠鸣音正常。双下肢不肿。
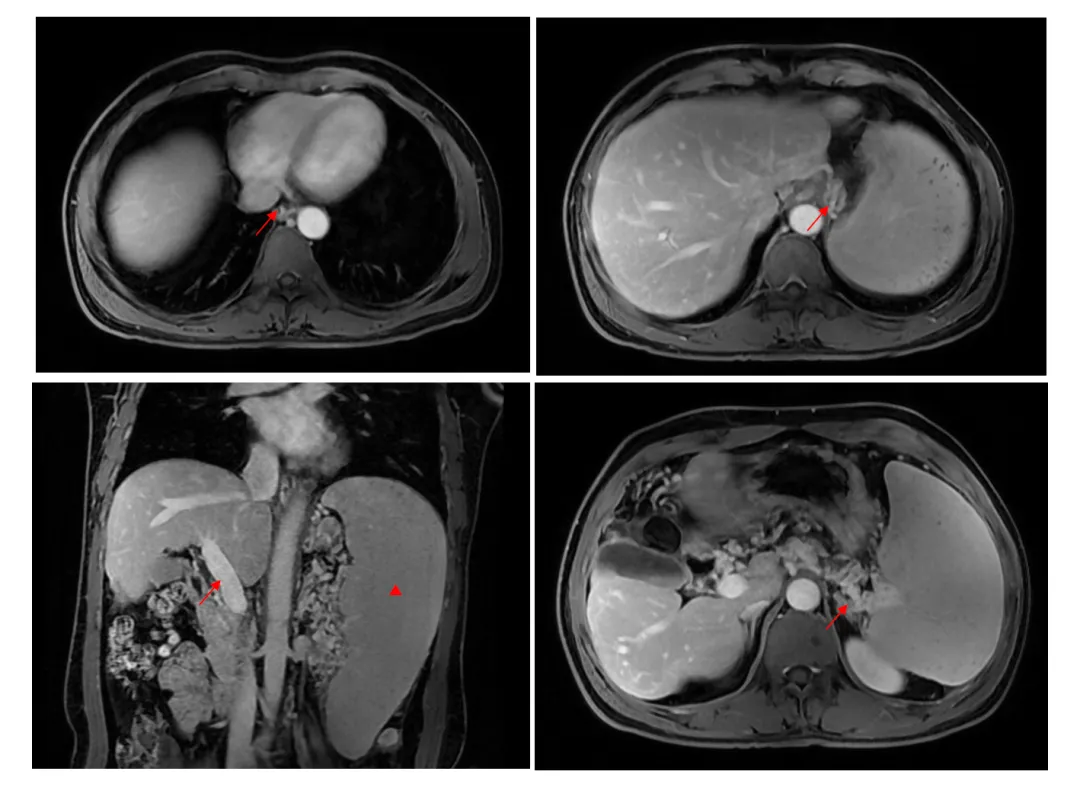
实验室检查:血常规WBC 9.44×10e9/L,HGB 162 g/L,PLT 316×10e9/L;肝生化检测示:AST 42U/L、GGT 151U/L、ALP 92U/L、TBA 2.4umol/L、TB 15.1umol/L和ALB 54.2g/L; PT15.5s,血浆D-二聚体正常,HBsAg、HBcAb和anti-HCV均阴性;铜蓝蛋白轻度下降(0.17g/L),甲状腺功能、血糖、血脂、自身免疫性肝炎抗体和IgG4未见异常;大便未发现虫卵。上腹部MR(图1):肝硬化,肝脏大小正常,门脉高压改变(门静脉主干直径16mm),胃底-食管静脉及脾静脉迂曲扩张,周围多发侧支血管;脾大。
患者为中年男性,门静脉高压相关表现突出,而肝脏功能损害轻微,外院多次常见病因筛查均未能明确病因。这种门静脉高压表现>>>肝功能损害的病例,临床要警惕是否真的存在肝硬化?要重视肝脏血管损害的病因筛查!因此初步诊断“门静脉高压查因:肝硬化?肝脏血管损害?”。
患者有巨脾、食管胃底静脉曲张、侧支循环建立与开放,门脉高压诊断明确。巨脾,而血常规三系正常,表明患者有脾大,但没有脾功能亢进。此外,血生化提示患者的肝功能基本正常。这些矛盾现象提示,该病不是我们常见的肝硬化所致!那么,患者门脉高压的原因是什么?患者是否如外院及影像的诊断“肝硬化”所致?
因此肝穿刺病理活检异常重要。它既能回答“患者是否存在肝硬化?”,也能给最终病因的确定提供至关重要的线索。患者血小板正常、凝血功能基本正常,没有肝穿禁忌症。
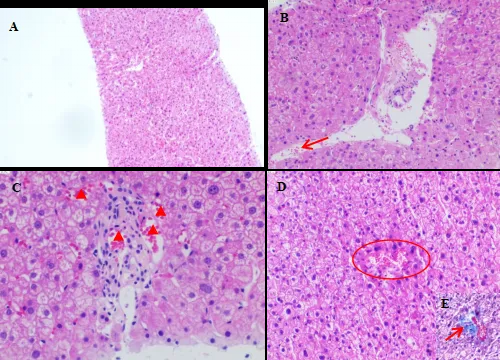
肝穿刺病理(图2):未见明显肝纤维化,门静脉分支扩张并疝入肝小叶,门脉区多血管化,轻度慢性炎性肝损伤(G1S1)。根据病理,排除肝硬化。患者诊断修正为非肝硬化性门脉高压(NCPH)。
问题来了:G1S1,那究竟是什么原因导致了NCPH?线索藏临床细节里!
回顾病史:1.患者曾出现门脉主干及分支多发血栓形成;2.巨脾,血常规没有三系减少。这2点线索提示,患者可能存在骨髓增殖性疾病,因此血涂片及骨髓活检必须安排起来,必要时JAK2基因检测以明确病因。
骨髓和外周血结果回报均提示原发性血小板增多症,JAK2基因检测到V617F突变(占45.8%)。患者最终诊断为:“原发性血小板增多症导致的非肝硬化性门脉高压”。
图2.肝组织病理
四、治疗结局
予卡维地洛降门脉压力,建议患者至血液科治疗原发性血小板增多症。
五、讨论
非肝硬化性门脉高压(Non-cirrhotic Portal Hypertension, NCPH)是一组在无肝硬化背景下出现门脉高压的临床综合征。该综合征以肝脏及门静脉血管损害为特征,临床表现与肝硬化门脉高压具有高度相似性(如食管胃底静脉曲张、脾功能亢进等),但肝脏合成功能通常保持相对正常,导致临床易误诊为典型肝硬化。临床上门静脉高压患者呈现出以下特点的时候要积极进行相关检查明确是否存在NCPH:①门脉压力明显升高,而肝功能损伤轻微;②瞬时弹性成像肝硬度值<10 kPa;③脾肿大而血小板>100×10⁹/L。
肝穿刺活检是诊断NCPH的金标准。通过肝脏穿刺主要是排除肝硬化和识别是否存在NCPH特征性的组织学改变。NCPH的组织学可以表现为特异性和非特异性改变。特征性的组织学特征包括闭塞性门静脉病(血管壁增厚、管腔闭塞和门静脉消失)、结节性再生性增生和不完全性间隔纤维化/肝硬化。非特异性的组织学特征包括门静脉束异常(动脉增殖、扩张、门静脉周围血管通道和异常血管)、结构紊乱(门静脉束和中央静脉分布不规则、非带状窦扩张和轻度窦周纤维化)。
NCPH背后的原因比较复杂,根据受累部位可分为肝前、肝内或肝后病因。肝内病因可进一步分为窦前性、窦性和窦后性。肝前和肝后主要是由于肝脏近段及远端血管系统紊乱,而门脉血栓是其中一种重要的病因。骨髓增殖性疾病是NCPH患者出现门脉血栓形成的最主要的危险因素。对于此类患者,他们的预后主要取决于血栓形成的原因,而非门脉高压的并发症。有学者对不同原因导致的门脉血栓形成的患者进行了抗凝后随访,发现JAK2基因V617F基因突变患者表现出较差的预后。因此,对此类患者的原发疾病进行积极治疗至关重要。
近年来,有学者提示使用门静脉肝窦血管性疾病(Portal-Systemic Venous Deviation,PSVD)作为描述这类肝脏血管损害性疾病的统一术语。NCPH为PSVD患者出现明显门静脉高压及其并发症表现的严重病例。PSVD概念的提出,正好弥补了肝脏病理有明确血管损害表现,而临床尚未出现门静脉高压及其并发症患者的临床诊断问题,然而也有学者认为PSVD的定义过于宽泛而存在滥用该诊断的问题。本文报道的病例门静脉高压及其并发症明确,因此仍使用NCPH的命名。
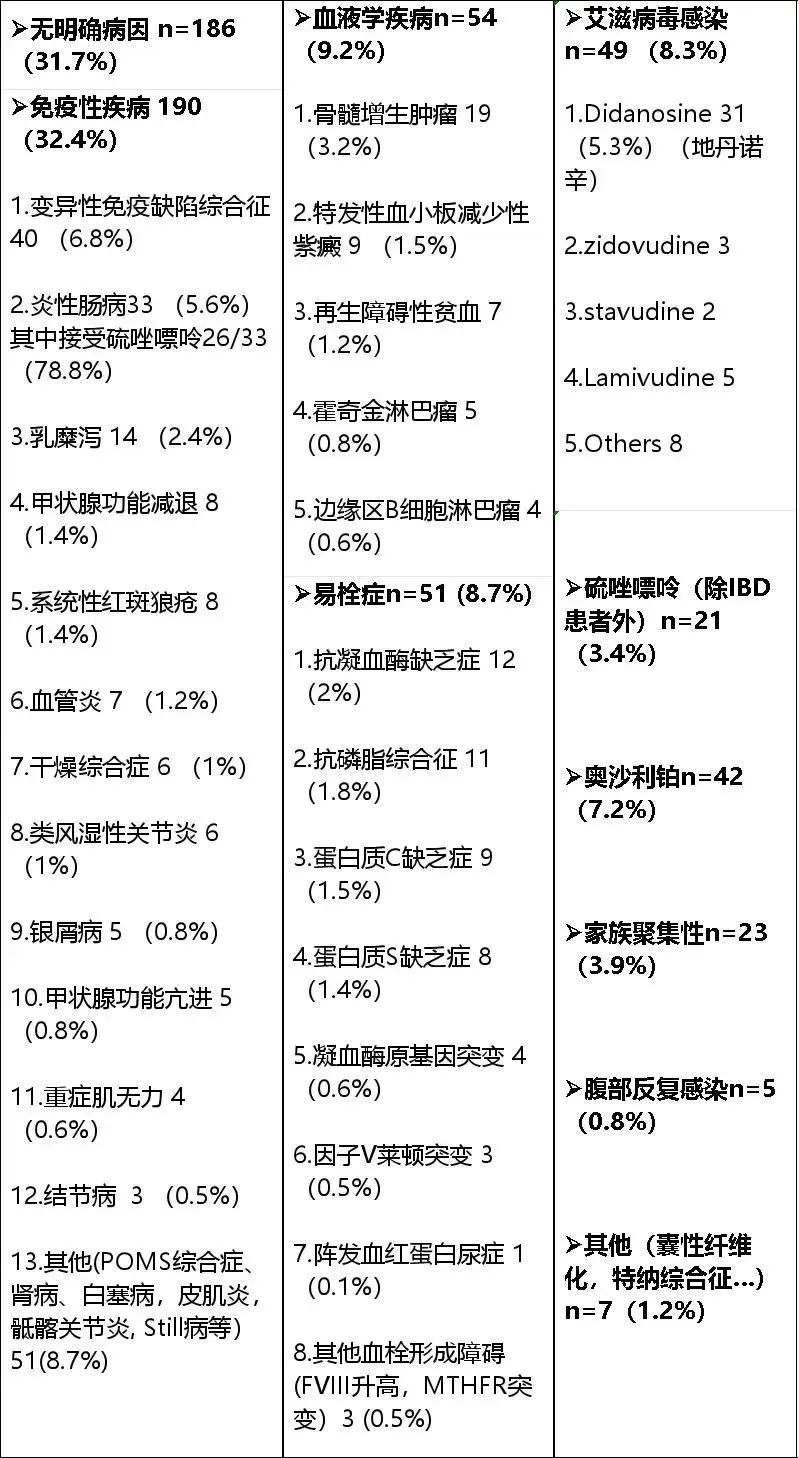
门静脉肝窦血管病(Portal-Systemic Venous Deviation,PSVD)是一类以门静脉和肝窦血管异常为特征的疾病,主要表现为门静脉纤维化、肝窦扩张和血管内皮损伤。而NCPH属于PSVD中存在门静脉高压及其并发症表现的严重类型。PSVD的症状通常隐匿,直到出现门脉高压并发症。转氨酶、碱性磷酸酶和GGT可能会增加,但通常只是轻-中度增加,大多数患者表现为正常的血清白蛋白和胆红素水平。目前发病机制尚不明确,约31.7%的PSVD患者无明确病因,常见病因主要包括免疫性疾病、药物、血液增殖性疾病、易栓症、传染病以及遗传性疾病等。
PSVD的诊断需要进行肝脏活检。活检标本长度应超过20毫米,且至少包含10个汇管区。活检的首要目的是排除肝硬化,其次是评估该病的特定诊断特征。病理特征可能并不明显、分布不均匀,只有由专业的肝脏病理专家仔细检查汇管区和肝窦才能发现。在诊断PSVD时,需排除结节性肝硬化且符合以下之一即可诊断:
√满足1条特征性门脉高压征象或1条特征性PSVD病理表现
√满足1条非特征性门脉高压征象和1条非特征性PSVD病理表现
PSVD为病理生理诊断并不包含病因,因此临床诊断PSVD后一定要积极寻找背后的病因。目前关于PSVD的病因尚无统一认识,据欧洲多中心研究587例患者报道的主要病因如下:
目前关于PSVD的治疗,建议主要针对相关基础疾病及对于门脉高压并发症进行治疗。由于PSVD患者肝储备功能一般保存良好,静脉曲张发生率和进展速度比肝功能损害更快,消化道出血更多,然预后一般优于肝硬化门静脉高压患者。
 专业特长:从事各种传染性疾病的临床诊治工作,专注遗传代谢性肝病及各种罕见、疑难肝病的诊疗,如肝豆状核变性、卟啉病、血色病、胆汁淤积性肝病、自身免疫性肝病等。
学术成果:主持和参与了国家重点研发计划及国家自然科学基金项目等多项科学研究。研究方向主要集中在疑难罕见肝脏疾病的诊断、治疗和发病机制等方面。以第一作者或通讯作者在《Gastroenterology》、《J Hepatol》等杂志发表SCI论文30余篇,并参与了《肝豆状核变性诊疗指南(2022版》等多项指南、标准的编写工作,相关研究成果获国内外同行认可,先后获得广东省杰出青年医学人才、广东省青年五四奖章个人奖、中组部“第十批省市援疆工作优秀个人”并记功一次等荣誉。
专业特长:从事各种传染性疾病的临床诊治工作,专注遗传代谢性肝病及各种罕见、疑难肝病的诊疗,如肝豆状核变性、卟啉病、血色病、胆汁淤积性肝病、自身免疫性肝病等。
学术成果:主持和参与了国家重点研发计划及国家自然科学基金项目等多项科学研究。研究方向主要集中在疑难罕见肝脏疾病的诊断、治疗和发病机制等方面。以第一作者或通讯作者在《Gastroenterology》、《J Hepatol》等杂志发表SCI论文30余篇,并参与了《肝豆状核变性诊疗指南(2022版》等多项指南、标准的编写工作,相关研究成果获国内外同行认可,先后获得广东省杰出青年医学人才、广东省青年五四奖章个人奖、中组部“第十批省市援疆工作优秀个人”并记功一次等荣誉。
1. Shufang Pan, Jianning Chen, Xinhua Li. An Unusual Case of Unexplained Portal Hypertension and Splenomegaly. Gastroenterology . 2025 Feb 18:S0016-5085(25)00374-9.
2. Gottardi AD, Sempoux C, Berzigotti A. Porto-sinusoidal vascular disorder.Journal of Hepatology. 2022;77(4):1124-1135.
3. Gottardi AD, Rautou PE, Schouten J, et al. Porto-sinusoidal vascular disease:proposal and description of a novel entity. The Lancet Gastroenterology &Hepatology. 2019;4(5):399-411.
4. Katharina Wöran, Georg Semmler, Mathias Jachs, et al.Clinical Course of Porto-Sinusoidal Vascular Disease Is Distinct From Idiopathic Noncirrhotic Portal Hypertension. Clin Gastroenterol Hepatol . 2022 Feb;20(2):e251-e266.
5. Marta Magaz, Heloïse Giudicelli-Lett, Juan G Abraldes, et al.Porto-sinusoidal vascular liver disorder with portal hypertension: Natural history and long-term outcome. J 2025 Jan;82(1):72-83.
来源:中山三院感染性疾病科
【声明】本文为转载文章,本平台仅作分享、传递信息,版权归原作者所有,如有侵权,请联系删除。